Si está recibiendo beneficios de Medicaid en Arizona a través de la Agencia de Medicaid de Arizona, el Sistema de Contención de Costos de Atención Médica de Arizona (AHCCCS), cada 12 meses debe renovar su elegibilidad para continuar recibiendo beneficios de AHCCCS. Esto se conoce como "redeterminación de Medicaid".
En este post, cubrimos el proceso de redeterminación de Medicaid para AHCCCS en Arizona.
Si usted está actualmente inscrito en la cobertura de AHCCCS, o si tiene preguntas acerca de la elegibilidad para la cobertura del plan de salud AHCCCS, incluyendo la cobertura de servicios dentales para niños, llame a la Oficina Dental Kids de Phoenix al (602) 903-4894 o póngase en contacto con nosotros en línea.
¿Qué es la cobertura del AHCCCS en Arizona?
AHCCCS es el programa asociado de Arizona que proporciona prestaciones federales de Medicaid a los residentes en el estado de los hogares que cumplen los requisitos.
Las determinaciones de elegibilidad se basan en los ingresos brutos ajustados modificados del hogar, el tamaño de la familia y su estado de ciudadanía. Para las familias de bajos ingresos que reúnan los requisitos, el AHCCCS cubre el coste de la atención sanitaria infantil necesaria, incluida la atención dental, para niños menores de 19 años.
La cobertura de AHCCCS no es permanente y debe ser renovada cada 12 meses para reevaluar su elegibilidad y continuar recibiendo beneficios.
¿Cuál es el proceso de redeterminación de Medicaid en Arizona?
La renovación de su elegibilidad para la cobertura de Medicaid se produce cada 12 meses. Aproximadamente 60 días antes del final del mes 12, AHCCCS evaluará su elegibilidad usando los datos de su solicitud anterior. Entonces AHCCCS obtendrá datos electrónicos de fuentes Federales y Estatales y usará esta información para hacer su propia determinación de elegibilidad.
Si aún es elegible, AHCCCS le enviará una carta de aprobación. Estas renovaciones se conocen como renovaciones sin respuesta y se completan automáticamente.
Si no se puede determinar si cumple los requisitos con los datos disponibles o la información indica que ya no cumple los requisitos, deberá facilitar la información necesaria para completar el proceso de renovación.
En este caso, se le enviará un formulario de renovación previamente cumplimentado junto con una carta de solicitud de información en la que se indica la información necesaria para completar la renovación. Es lo que se conoce como Respuesta de renovación obligatoria.
En este caso, debe recibir un aviso de redeterminación de AHCCCS 90 días antes de que caduque su cobertura. El aviso le informará de la fecha límite de renovación e incluye instrucciones sobre cómo renovar su cobertura de Medicaid.
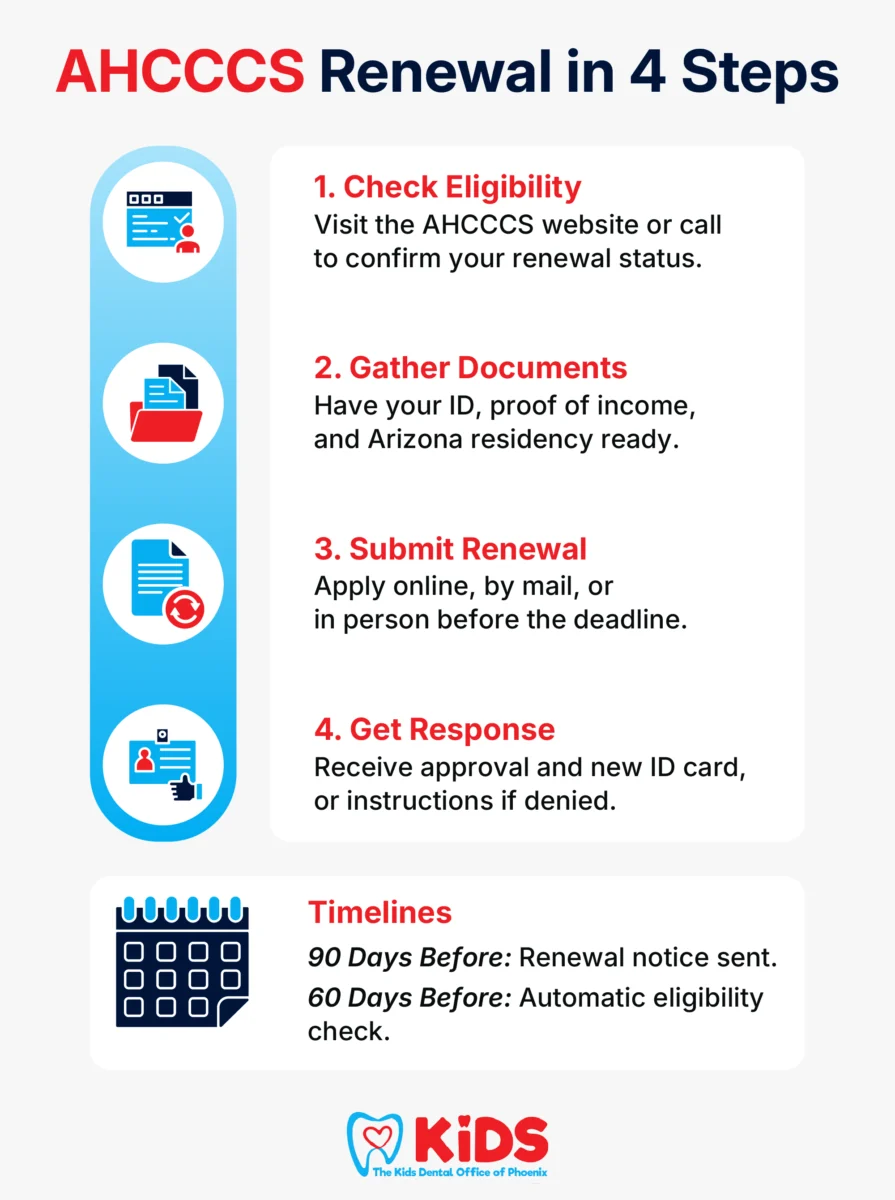
Una vez que reciba su notificación de redeterminación de AHCCCS, tendrá que completar los siguientes pasos:
- Compruebe su estado de elegibilidad. Para verificar su elegibilidad para Medicaid, visite el sitio web de AHCCCS o llame a la línea directa de servicio al cliente de AHCCCS. El sitio web y la línea directa le proporcionarán información sobre cómo solicitar Medicaid, sus requisitos de elegibilidad y otros recursos relacionados.
- Reúna la documentación necesaria. Usted necesitará tener los documentos requeridos para apoyar su solicitud de redeterminación. Estos pueden incluir identificación, prueba de ingresos y prueba de residencia en Arizona.
- Complete y envíe la solicitud de renovación. Puede solicitar la renovación de AHCCCS en línea, por correo o en persona en su oficina local de AHCCCS. La solicitud de renovación le pedirá información actualizada sobre su hogar y sus ingresos. Después de completar la solicitud de renovación, envíela antes de la fecha límite indicada en su aviso de renovación.
- Espere una respuesta. Una vez que haya presentado su solicitud de renovación, tendrá que esperar una respuesta de AHCCCS. Si su solicitud es aprobada, recibirá una nueva tarjeta de identificación de Medicaid. Si su solicitud es denegada, AHCCCS le proporcionará información sobre cómo apelar la decisión.
Si usted no proporciona la información solicitada antes de la fecha de vencimiento, su elegibilidad se detendrá. Si envía la información solicitada, AHCCCS decidirá si es elegible para renovar.
Si ya no cumple los criterios de elegibilidad para el AHCCCS, se le examinará para determinar su posible elegibilidad para otros programas. En última instancia, recibirá una carta de aprobación o una carta de suspensión.
Otras opciones si usted ya no califica para Medicaid en Arizona
Si su hogar ya no califica para AHCCCS, hay otras opciones de atención médica disponibles para ayudar a cubrir los costos de la atención médica y dental de sus hijos.
KidsCare
Por ejemplo, KidsCare es el programa que tiene Arizona para proporcionar seguro médico subvencionado por el gobierno federal a los niños en el marco del Programa de Seguro Médico Infantil (CHIP). KidsCare proporciona cobertura sanitaria a los niños cuyas familias tienen ingresos demasiado elevados para poder optar a la cobertura de Medicaid en el marco del Sistema de Contención de Costes Sanitarios de Arizona (AHCCCS), pero que aun así no pueden permitirse una cobertura de seguro médico privado.
A diferencia de la cobertura del AHCCCS, que está exenta de primas, quienes cumplen los requisitos para acogerse a KidsCare están sujetos al pago de primas mensuales.
Opciones de seguro médico subvencionado
Otra opción es contratar un seguro médico subvencionado en virtud de la Ley de Asistencia Asequible a través del Mercado de Seguros Médicos federal o eHealth. Estos ofrecen una variedad de planes de mercado de seguros de salud en función de sus ingresos y el tamaño de su familia.
¿Tiene preguntas sobre la elegibilidad de AHCCCS para los servicios dentales de su hijo?
En Kids Dental Office of Phoenix, aceptamos pagos de Medicaid y CHIP para servicios dentales y de ortodoncia para niños. Podemos ayudarle a saber si su hogar es elegible para la cobertura de Medicaid o CHIP en Arizona, incluyendo si su familia es elegible para la renovación de Medicaid.
Para obtener más información, llámenos al (602) 903-4894 o utilice nuestro formulario de contacto para hacer una pregunta o concertar una cita para su hijo.
Con la cobertura de Medicaid o CHIP disponible para niños hasta los 18 años, usted puede permitirse tener el mejor cuidado dental posible para sus hijos.
